L’os
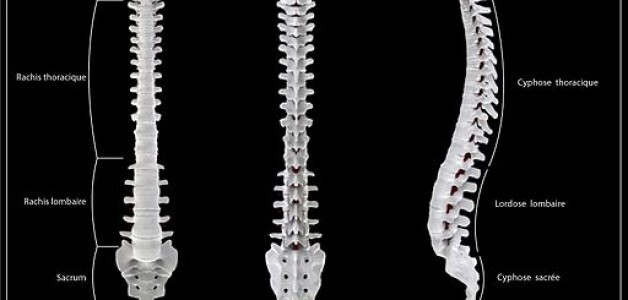
Structure de la Colonne Vertébrale (rachis)
Si nous effectuons un retour dans le passé de plusieurs millions d’années, nous pourrions observer que nos ancêtres se déplaçaient à quatre pattes
Tout à changé depuis que nous sommes debout. Notre colonne vertébrale, appelée aussi rachis, supporte notre tête et transmet le poids du corps jusqu’aux articulations de la hanche.
La colonne vertébrale est composée d’os articulés empilés les uns sur les autres appelés vertèbres. Elle présente 4 courbures naturelles : cervicale, thoracique, lombaire et sacré.
Ces courbures jouent un rôle essentiel pour notre équilibre et pour faire face aux nombreuses sollicitations de la vie de tous les jours.
La colonne se compose de 33 vertèbres divisées en 4 étages :
- sept vertèbres cervicales,
- douze thoraciques
- cinq lombaires
- cinq sacrées et quatre coccygiennes soudées entre elles
Chaque étage a sa caractéristique
Le rachis cervical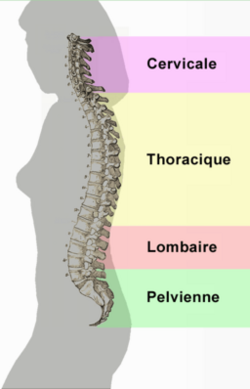
- L’atlas est la première vertèbre cervicale (C1). Elle porte la tête
- L’axis est la deuxième vertèbre cervicale (C2). Elle définit les
rotations de l’ « atlas », ce qui permet les mouvements de votre tête
Les vertèbres de C3 à C7 sont la continuité de l’ « axis »
Les douleurs cervicales sont fréquentes. Le coup du lapin est une cause
fréquente de traumatisme au niveau du rachis cervical.
Le rachis thoracique ou dorsal
- Le rachis dorsal est composé de 12 vertèbres (T1 à T12).
Le rachis thoracique ou dorsal
- Le rachis dorsal est composé de 12 vertèbres (T1 à T12).
Le rachis dorsal est moins mobile et porte moins que les autres parties de la colonne vertébrale. De ce fait, elle subit moins de contrainte. Les douleurs dorsales sont moins donc moins fréquentes que les douleurs cervicales et lombaires. Mais elles existent quand même : arthrose vertébrale, tassement de vertèbre lors d’une chute, névralgie intercostale, maladie de forestier, scoliose …

Le rachis Lombaire
- Le rachis lombaire est composé de 5 vertèbres (L1 à L5)
Cette partie porte tout le poids du corps. Les douleurs lombaires sont très fréquentes. Les causes de la lombalgie sont nombreuses : Travail imposant des efforts physiques importants, travail au bureau devant un ordinateur, traumatismes suite à un accident, sport …
Le rachis sacral et le coccyx
- Le rachis sacral se compose de 5 vertèbres soudées entre elles dès l’âge adulte pour ne former qu’un seul bloc : le sacrum
- Le coccyx se compose de 4 à 5 vertèbres soudées entre elles
Les douleurs au niveau du coccyx sont peu fréquentes.
La colonne vertébrale est un axe essentiel. Elle supporte l’ensemble du squelette humain. Selon des études sérieuses, la plupart des personnes auront des problèmes de dos au cours de leur vie.
Des solutions existent pour éviter certaines douleurs de dos, des gestes simples existent pour éviter le mal de dos, des exercices simples à réaliser existent … C’est à vous qu’appartient d’entretenir votre dos pour éviter ces douleurs qui peuvent aller jusqu’à vous pourrir la vie.
Constitution de l’os
L’os est un tissu vivant qui se régénère en permanence.
Au centre la moelle osseuse : Elle produit les cellules du sang. Elle est contenue dans la partie spongieuse, un os peu dense
Autour dans la cortical : usine de fabrication de l’os. Ici, au contraire l'os est dense, résistant, riche en cellules, très dur, comme de l'ivoire
A la superficie, le périoste : est une membrane riche en vaisseaux et en nerfs.
Renouvellement de l’os
Les hormones de croissance donnent l'ordre au cellules du cartilage de conjugaison de se diviser. Le cartilage se développe. Parallèlement, les hormones sexuelles donnent l'ordre aux ostéoclastes et aux ostéoblastes de se mettre au travail. Les unes détruisent le cartilage; les autres le remplace par du tissu osseux. L'os s'allonge et grossit. Le cartilage de conjugaison disparait complètement et s'ossifie. La croissance finie, les ostéoblastes et les ostéoclastes continuent toute notre vie à entretenir le tissu osseux sous le contrôle des hormones sexuelles.
Avec l'âge, la densité osseuse se réduit ce qui rend l'os + fragile (=ostéoporose).
En effet, l'organisme produit moins d'hormones sexuelles, hors ce sont ces hormones sexuelles qui contrôlent le travail des ostéoblastes et des ostéoclastes. Avec la diminution des hormones sexuelles, une partie des ostéoblastes, vont prendre leur retraite. Les ostéoclastes, elles, deviennent + nombreuses, ce qui crée une perte de masses osseuse et donc la fragilité de l'os.
L'os se renouvelle en permanence, grâce à un savant équilibre entre les processus de destruction (du tissu de l’os abimé) et de reconstruction (de nouvelles cellules de remplacement), certaines cellules le détruisant, d'autres le construisant.
Résultat : 10% du squelette est normalement renouvelé chaque année.
Si cet équilibre est rompu, le squelette se fragilise et se casse.
On distingue 3 phases dans l'évolution du squelette :
- Jusqu'à 20 ans, le squelette est en croissance. Durant cette période, il y a plus d'os formé que détruit.
- Jusqu'à 30 ans, le renouvellement et la destruction s'équilibrent.
- Après, la perte d'os va augmenter progressivement.
·
La déminéralisation osseuse : Diminution du taux de minéraux dans les os ou les dents; Diminution du taux de minéraux du sol. L'os se nourrit essentiellement de minéraux et de protéines.
La déminéralisation est une atteinte de la qualité de l'os (réduction de la masse osseuse du à la perte d’éléments minéraux essentiellement le phosphore et le calcium) qui guette particulièrement les femmes après la ménopause.
Certaines molécules, présentent dans des plantes ou dans des médicaments, vont permettre de contrer ce phénomène.
Mais avec l’ostéoporose : il y a + de cellules détruites que de nouvelles cellules car - voir plus de renouvellement de l’os. Le squelette se fragilise, les os se cassent + facilement. Le phénomène de destruction devient donc le plus fort et la quantité d'os diminue = c'est dû à la déminéralisation osseuse créant donc l'ostéoporose.
A RETENIR donc :
L’os est alimenté en permanence par des vaisseaux sanguins qui transportent du calcium, phosphore, minéraux qui vont permettrent à des cellules d’entretenir le tissu osseux car un os se renouvelle en permanence
Vaisseaux sanguins contient :
- · des globules rouges (transportent l’oxygène)
- des plaquettes (participent au processus de cicatrisation)
- des globules blancs
Jeune jusqu’à 20 ans, l’os contient de la moelle rouge qui produit des cellules sanguines pour la croissance. (C’est rouge car + de globules rouges).
Après, la moelle devient jaune puis blanche et seul les os courts et les os plats produisent les cellules sanguines.
- Ostéoblastes sont des cellules qui reconstruisent l’os en fabriquant la « matrice » de collagène et autres protéines des travées sur lesquels vont se fixer des minéraux (calcium, phosphore).
- Ostéoclastes sont des cellules qui vont dissoudre la matrice et détruire l’os.
· Quand on vieilli, une partie des ostéoblastes (vivant grâce aux hormones sexuels) partent en retraite (fainéantise) pendant que les ostéoclastes continuent de détruire le cartilage ce qui fragilise l’os car perte osseuse
· Les ostéoblastes se déplacent dans les trous formés dans les os par les ostéoclastes et forment et produit un dépôt de matrice organique (tissu osteoïde) constitué de 90 % de collagène sur lequel s’accrochent les minéraux (calcium et phosphore).
· Les œstrogènes, lorsqu'ils sont en quantité suffisante, aident les os à se régénérer, en stimulant les cellules chargées de produire de l'os « neuf » et en freinant les cellules chargées de la dégradation osseuse.
Ce sont donc des hormones qui agissent contre l'ostéoporose, d'où l'émergence de cette maladie lors de la ménopause, en l'absence d'œstrogènes.
· + on est actif + les os sont sollicités. Donc les os restent forts. Si on ne bouge pas, les ostéoclastes viennent faire le ménage et s’occuper à détruire les parties qui ne sont pas sollicités pensant que ça sert plus. Il faut donc bouger pour maintenir la fortification des os.
=> Il faut donc un traitement hormonal contre la ménopause (la femme) et contre l'andropause (chez l'homme)
chez la femme = œstrogènes, (testostérones ?), DHEA, l’hormone de croissance, la mélatonine, les hormones thyroïdiennes
chez l'homme = testostérones, (œstrogènes ?), DHEA, l’hormone de croissance, la mélatonine, les hormones thyroïdiennes (voir à partir de 45 ans et traitement de l'andropause)
Diagnostique
- Il a une fracture tassement du corps vertébral de T8 plutôt d’ordre ostéoporotique ancienne.
- Ce qui a surement développé une autre fracture tassement récente de T12 sans lésion suspecte sous-jacente
Évolution/Risques de l'ostéoporose
Le plus souvent, l’évolution est favorable avec une amélioration de la symptomatologie en 1 à 2 mois.
Cependant, il est possible d’observer dans l’évolution d’une fracture tassement ostéoporotique une extension de la douleur à l’ensemble du rachis.
L’évolution est surtout marquée par un risque très élevé d’un nouveau tassement au cours de la première année, aboutissant à un retentissement fonctionnel et à des déformations rachidiennes avec perte importante de taille et des douleurs chroniques résiduelles.
Ce que c’est/ Ce qu’il faut faire
Tassement Vertébral (ici) Traitement Naturel Ostéoporose (ici)
Les tassements vertébraux sont essentiellement d’origine ostéoporotique.
1. Voir des médecins pour un diagnostic :
- Un médecin traitant spécialiste en anti-aging pour un diagnostique spécialisé aux problèmes de santé liés à l'âge. Voir Médecin Claude DALLE.
- Il s’informe d’abord des symptômes ressentis par son patient.
- Il peut utiliser certains formulaires d’évaluation pour mieux dépeindre l’intensité des symptômes, comme le test AMS (pour Aging Male Score) ou le test ADAM (pour Androgen Deficiency of the Aging Male).
Il s’agit d’une bonne occasion pour établir un bilan de santé complet :
- analyses sanguines (profil lipidique, hormones thyroïdiennes, antigène prostatique spécifique, etc.),
- portrait de la santé cardiovasculaire,
- survol des habitudes de vie.
- Ce bilan aidera à exclure les autres causes possibles des symptômes ressentis (anémie, dépression, hypothyroïdie, syndrome de fatigue chronique, problèmes de circulation sanguine, effets indésirables de médicaments, etc.).
- bis : Le médecin (même ou un autre) pour un diagnostic basé sur l'ostéoporose. Il va donc en + des problèmes lié à l'âge, va prescrire 1 ostéodensitométrie + test sur l’immunité + envoyer faire des examens et nous envoyer chez un spécialiste. D’abord chez un rhumatologue
- Un médecin spécialiste en gériatrie (pour compléter l'avis du médecin anti-aging et à propos de l'ostéoporose) : voir M. Olivier SAINT JEAN Chef de service GÉRIATRIE à l'Hôpital européen Georges-Pompidou (HEGP)
- Un rhumatologue : il se consacre aux maladies des articulations, de la colonne vertébrale, des muscles et des os. Leur point commun réside dans le fait qu'elles empêchent le bon fonctionnement de l'appareil locomoteur, à cause de la douleur et du raidissement.
Rhumatismes : ostéoporose en 100 questions (ici)
(L’hôpital Cochin a une bonne réputation parait-il )
2. Pour une approche + saine et pour mettre toutes les chances de votre côté :
- Médecine naturelle : Éviter au maximum les médicaments avec des effets secondaires néfastes pour votre santé (qui se manifesteront à long terme) et préférez les solutions + naturelles par l'alimentation et les médecines alternatives
- Un naturopathe : Mme Sylvie Schafer pharmacienne naturopathe
- Un nutritionniste diététicien : voir M Raphael Gruman
Si besoin :
- Un kinésithérapeute : : (Remboursé par la sécu) Son boulot : faire revenir à la mobilité antérieure dugeste ou de la posture par des massages, étirements, assouplissements, rééducation posturale, réhabilitation gestuelle dans un premier temps. Participation à l’éducation thérapeutique du patient en l’aidant à épargner son dos et à utiliser les bonnes postures.
- Un ostéopathe : (pas remboursé par la sécu) Le principe de base de l'ostéopathie est contenu dans "la loi de l'artère" qui dit que pour qu’une structure ait une physiologie normale dans l'organisme, elle doit-être bien vascularisée. Ainsi, les ostéopathes travaillent sur l'élasticité des tissus (musculaires, organiques, tendineux, articulaires,…) pour maintenir une bonne vascularisation de ceux-ci et permettre une bonne régénérescence: (pas remboursé par la sécu) spécialiste de la colonne vertébrale.
- Un chiropracteur : Les chiropracteurs de leur côté considèrent que le chef d'orchestre du corps est le système nerveux central contenu dans le crâne et la colonne vertébrale, car c'est lui qui est chargé de réguler l'ensemble des fonctions de l'organisme, allant de la posture aux sécrétions hormonales, fonctions digestives, émotions,… Par conséquent, il axera sont traitement sur les enveloppes du système nerveux que sont les méninges et donc la colonne vertébrale et le crâne.
Lucile auriol : (ici) et (ici)
3. La découverte d’un tassement vertébral chez le sujet âgé impose d’en rechercher l’étiologie*.
à savoir si le problème est d’origine rhumatologique ou neurologique par un interrogatoire approfondi.
- Il précise la topographie de la douleur,
- les irradiations algiques éventuelles,
- les caractéristiques de la douleur lorsqu’elle est présente,
- les gênes qu’elle occasionne comme des troubles de la marche ou la survenue de douleurs en position assise.
- Le médecin doit évaluer l’intensité de la douleur ressentie
- et s’enquérir des traitements déjà reçus, de leur efficacité et des examens complémentaires réalisés.
- L’examen clinique retrouve une douleur accentuée à la pression de la zone concernée chez un patient présentant le plus souvent une perte de taille et une cyphose dorsale accentuée.
- On recherche systématiquement l’existence de signes neurologiques immédiats et retardés
permettant d’évoquer une atteinte radiculaire ou une compression médullaire, il est vrai rarissime dans les tassements ostéoporotiques
* l’étiologie est l'étude des causes et des facteurs d'une maladie.
2 4. Examens d’imagerie :
- RADIO : Les clichés de radiographie standard du rachis de face et de profil avec des clichés centrés sur les zones douloureuses. Les différents signes permettant de distinguer un tassement bénin d’un tassement malin.
- L’EXAMEN TOMODENSITOMETRIQUE DE LA COLONNE VERTEBRALE (scanner) : Il permet une meilleure visualisation des corticales des corps vertébraux, de rechercher des tuméfactions dès lors que leur diamètre dépasse 8 mm, de rechercher des destructions des corticales ou de l’os spongieux d’un corps vertébral ou d’un pédicule.
- L’IRM : apporte une vue globale du rachis et donne une description de la zone concernée par le tassement, mais apporte également de nombreuses informations sur le tissu osseux des autres vertèbres et les tissus mous péri-rachidiens. Cet examen est réservé aux situations où le médecin suspecte une origine maligne au tassement. Dans ce cas, l’exploration de cette lésion comprend la réalisation d’une IRM couplée ou non à une scintigraphie osseuse. Lorsque l’origine maligne est fortement suspectée et qu’il n’y a pas d’argument permettant d’orienter le clinicien vers la lésion primitive, le recours à une biopsie vertébrale radio-guidée est alors nécessaire, surtout s’il s’agit d’un tassement vertébral unique.
- OSTEODENSITOMETRIE : qui permet de mesurer la densité osseuse et donc de connaître le degré de solidité des os. Un moyen d’évaluer le risque de fractures et de préciser l'intensité de l'ostéoporose.
Ostéodensitométrie (ici)
.
2. 5. LE BILAN BIOLOGIQUE MINIMUM
Il doit comprendre :
- une numération sanguine et plaquettaire,
- une vitesse de sédimentation,
- une CRP,
- une créatininémie,
- le taux de phosphatases alcalines,
- la calcémie,
- les taux de phosphore dans le sang et dans les urines,
- une électrophorèse des protéines sériques et une protéinurie des 24 heures,
- ainsi qu’un dosage de la TSH s’il existe des arguments cliniques ou des antécédents personnels permettant d’évoquer une pathologie thyroïdienne associée.
- Si ce bilan se révèle normal, il faut rechercher un facteur de risque à la survenue du tassement et retenir l’ostéoporose primitive comme responsable de la fracture. S’il est anormal, différents diagnostics peuvent être évoqués comme une ostéoporose secondaire, une ostéomalacie, un myélome ou un cancer. Il faut alors avoir recours à un examen biologique plus complet.
5.
e 6. et d’instaurer un traitement symptomatique énergique
La prévention de l’ostéoporose, qu’elle soit primaire ou secondaire est un élément primordial de la prise en charge
de cette pathologie. Le principe de ce traitement consiste en un maintien de la masse osseuse. Il repose essentiellement sur un apport oral en calcium et en vitamine D. Le traitement par biphosphonates permet de majorer la densité minérale osseuse (DMO) de la colonne vertébrale, notamment chez les femmes ménopausées.
7. associé à un traitement de prévention secondaire de l’ostéoporose.
pour prévenir le risque fracturaire lorsque l'os est « fragilisé » par l'ostéoporose. En gros, un médicament qui évite ou qui diminue le risque de nouvelles fractures.
Ex : Tériparatide : Évalué un dérivé de la parathormone qui augmenterait le renouvellement osseux
7. 8. La lutte contre la douleur est une priorité.
On emploie les antalgiques de l’échelle OMS et il ne faut pas hésiter lors de douleurs intenses à employer les morphiniques. La calcitonine, qui est la principale hormone anti-ostéoclastique, peut également être employée à visée antalgique.
D’autres moyens comme la physiothérapie, l’utilisation d’ondes courtes, la balnéothérapie ou la parafungothérapie peuvent être des associés utiles dans cette prise en charge.
9. Faire un traitement hormonal contre la ménopause (la femme) et contre l'andropause (chez l'homme)
- chez la femme = œstrogènes, (testostérones ?), DHEA, l’hormone de croissance, la mélatonine, les hormones thyroïdiennes
- chez l'homme = testostérones, (œstrogènes ?), DHEA, l’hormone de croissance, la mélatonine, les hormones thyroïdiennes (voir à partir de 45 ans et traitement de l'andropause). Le traitement de l’andropause étant récent, les critères menant au diagnostic ne s’appuient pas sur une base scientifique solide.
Les apports nécessaires pour de bon os solides :
· Les sels minéraux, comme les vitamines, sont indispensables à la vie. Les sels minéraux représentent 4% du poids du corps. Certains d'entre eux doivent être apportés chaque jour en quantité importante : ce sont le sodium (sel), le potassium, le calcium, le fer, le magnésium et le phosphore.
· Les autres sels minéraux doivent être apportés en faible quantité, c'est pourquoi on les appelle « oligo-éléments ». Ce sont l'iode, le cuivre, le fluor, le chlore, le zinc, le cobalt, le sélénium et le manganèse.
SELS MINÉRAUX
Le calcium est l'un des constituants majeurs de l'os. Il joue un rôle important dans la coagulation du sang, la contraction musculaire et le fonctionnement du muscle cardiaque. Sans lui, pas de croissance de nos os ni de minéralisation du squelette.
Le phosphore entre autres fonctions, il complète l'action du calcium dans la formation des os. Il est présent dans pratiquement tous les aliments, mais surtout le jaune d'oeuf, le pain et les légumes secs. En association avec le calcium il est un constituant indispensable du tissu osseux. Il intervient aussi dans l'absorption et la transformation de certains aliments. Du fait de sa large disponibilité, une carence en phosphore est exceptionnelle.
On le consomme généralement sous la forme de sel de cuisine, mais il est aussi présent dans de nombreux autres aliments, comme le pain, certaines eaux minérales, le lait, les poissons, les œufs, les conserves, la charcuterie, le fromage.
Le sodium est l'élément minéral le plus important de l'organisme. Il participe à l'équilibre du milieu intérieur. Son élimination ou sa rétention par le rein influe en particulier sur la pression artérielle.
il a une fonction capitale puisqu'il participe à maintenir la pression artérielle et à la transmission de l'influx nerveux. Ses apports sont en général largement couverts par notre alimentation riche en sel. Un excès expose notamment à une hausse de pression artérielle.
Le potassium est présent dans les fruits secs, les bananes, les légumes secs, viandes, poissons et chocolat. Il est indispensable à l'équilibre des cellules de l'organisme, à l'activité musculaire et au fonctionnement du coeur. Une carence en potassium, en plus de ses effets dangereux pour le coeur, provoque des crampes musculaires.
il vient en opposition au sodium dans le fonctionnement cardiaque et la transmission de l'influx nerveux. Attention, un manque ou un excès de potassium peut être la cause de troubles cardiaques !
Le magnésium est présent dans les fruits et les légumes secs, les fruits de mer et le chocolat. Il participe à de nombreuses réactions biologiques à l'intérieur des cellules.
Résidant pour moitié dans les os et les dents, il joue un rôle dans la production d'énergie à l'intérieur des cellules, la décontraction musculaire, la régulation de l'humeur, la conduction nerveuse...
Une carence en magnésium est responsable de troubles musculaires (tétanie) et de troubles digestifs.
Le fer est un élément indispensable au fonctionnement des cellules et un constituant fondamental des globules rouges. Il est l'un des constituants des globules rouges, voilà pourquoi une carence expose à l'anémie, la fatigue, une mauvaise défense de l'organisme...
Il est présents dans les abats (surtout le foie), les viandes, le jaune d'oeuf, les fruits et légumes secs, le chocolat, le vin.
|
Bon pour L’OSTEOPOROSE
http://www.acides-amines.com/domaines-d-application/arthrose-ostoporose.html
|
|
· La méthionine est une substance cruciale pour le développement du cartilage et est un analgésique. On le trouve dans
dans les fromages, les œufs, les poissons, les viandes et la volaille.
· La méthionine est considérée comme étant un producteur naturel de soufre considérable. Les éléments cartilagineux des articulations ont pour leur formation tout particulièrement besoin d’un élément bien particulier : le soufre.
· L’arginine favorise la formation osseuse
· Les vitamines C et B6 efficace contre les radicaux libres
· Les minéraux comme le magnésium, sélénium et le zinc efficace contre les radicaux libres
· La vitamine D est décisive pour le champ d’action du calcium (minéraux)
|
Solutions et Compléments alimentaires
- l'activité physique
- favoriser les aliments alcalins (surtout dans les légumes verts) plutôt que les aliments acidifiants (laitage) qui favorisent la décalcification des os
- une alimentation équilibrée avec des apports en calcium et en vitamine D corrects (et phosphore)
- le magnésium et le zinc qui favorisent la fixation du calcium sur l'os
- vitamine B6, qui permet le tissage de la trame osseuse
- la vitamine C qui est nécessaire à la synthèse des fibres de collagène sur lequel le calcium se fixe
- la vitamine D, bien sûr, puisqu'elle permet cette fixation calcique (à raison de 2 000 UI par jour)
- la vitamine K, qui amène le calcium à se déposer au niveau du tissu osseux.
- la Quercétine qui a des effets bénéfiques sur la densité osseuse, mais également sur sa solidité
le complexe Ostéo-Nut (qui contient de la Quercétine) qui participe à la constitution des fibres de
collagène et qui peut s'avérer utile en prévention (2 gélules par jour pendant 6 mois)
Homéopatie
pour agir sur le terrain,
avoir une action dans la régulation du métabolisme du calcium
et soulager la douleur
Pour traiter sur le terrain, le remède à prendre en priorité dans cet objectif est
Parathyroidinum, conçu à partir de l'hormone parathyroïdienne (PTH).
Ce remède homéopathique se propose de participer au remodelage osseux en rétablissant le
métabolisme du calcium chez le patient.
Pour, en parallèle, stimuler la production naturelle d'œstrogènes, les patientes peuvent
prendre Folliculinum en 5 CH chaque jour et FSH en dose de 30 CH une fois par mois.
Pour soulager l'ostéoporose, l'homéopathie orientera le patient vers la prise de :
Silicea (apports en vitamine c et en calcium) en 7 CH le matin (à jeun) ;
Symphytum (apports en vitamine c et en calcium) en 5 CH le soir (ce remède favorise la
consolidation osseuse) ou 5 granules 4 fois
par jour pour diminuer les douleurs dues à une fracture spontanée ;
Natrum muriaticum (apports en vitamine c et en calcium) en dose de 9 CH une fois par
semaine.
L'idéal est d'associer ce remède au Calcarea phosphorica en 9 CH en en prenant 5 granules
matin et soir.
Symphytum et Calcarea phosphorica = bon pour soulager les douleurs osseuses, et favoriser la
Consolidation
Ce traitement est également employé pour traiter l'ostéopénie et permet de pallier la
diminution de la densité osseuse.
Phytothérapie
Prêle des champs
Sauge
Thé (sauf thé noir)
Bambou (riche en silice. Ce composant minéral intervient dans le métabolisme du calcium et sa fixation osseuse en stimulant la synthèse du collagène osseux. De plus, cet oligo-élément a un effet reminéralisant)
Le lithothame qui est reminéralisant, est une algue de petite taille qui possède la particularité de cristalliser les minéraux (le carbonate de calcium, notamment) et de les rendre biodisponibles. Parmi les nombreux minéraux et oligo-éléments que contient le lithothame, c'est sa charge calcique qui est la plus importante.
Le lithothame est très utile dans le cadre de l'ostéoporose, et ce à plusieurs titres :
· il peut jouer un rôle important dans le maintien de l'équilibre acido-basique, car le carbonate de calcium est un anti-acide et qu'il est facilement assimilable ;
· il permet la reminéralisation osseuse et assure la croissance osseuse et le maintien de sa solidité.
Cellules souches
Les os sont composés de cellules entourées d’une matrice extracellulaire minéralisée, ce sont les ostéocytes.
Cette matrice osseuse est renouvelée en permanence grâce à l’équilibre entre l’action de deux types de cellules : les ostéoblastes et les ostéoclastes.
Les ostéoblastes synthétisent la matrice osseuse tandis que les ostéoclastes éliminent les
tissus osseux vieillissants sous l’effet de différentes hormones et des sollicitations mécaniques.
Lorsque le processus destructif est beaucoup + important que celui de construction (les
ostéoclastes l'emportent sur les ostéoblastes), l'os devient anormalement fragile et on aboutit
à une ostéoporose.
C’est donc les cellules ostéoblastes qui nous intéressent donc
1. Stimuler les cellules ostéoblastes
pour qu’ils produisent + et qu’ils s’équilibrent avec les ostéoclastes
http://osteoporose.comprendrechoisir.com/comprendre/osteoblaste-osteoclaste
1. Substituts osseux : l’éventail des biomatériaux
Le biomatériau doit répondre à trois propriétés importantes pour la réussite de l’opération : l’ostéoconduction, l’ostéo-induction et l’ostéogénicité. L’ostéoconduction désigne la capacité du matériau à servir de support passif à la repousse osseuse.
L’ostéo-induction est la propriété d’un matériau contenant des protéines de la morphogenèse osseuse (BMPs) et dont la libération induit la cascade biologique nécessaire à la formation osseuse. L’ostéogénicité est la propriété d’un matériau contenant des cellules capables de synthétiser un tissu osseux.
Les biomatériaux donnent des résultats encourageants, comme le corail des madrépores ; on travaille aussi sur l'os de synthèse, en céramique de phosphate de calcium. Mais la solution idéale réside, dit-on, dans une " molécule inductrice ", présente naturellement dans la moelle osseuse et capable de faire repousser l'os chez le receveur.
http://www.inserm.fr/thematiques/technologies-pour-la-sante/dossiers-d-information/biomateriaux/reparer-l-os-bio-ingenierie-de-l-os
http://www.santelog.com/news/rhumatologie/greffe-osseuse-l-alternative-des-cellules-souches-pour-reparer-l-os_9702_lirelasuite.htm#lirelasuite
2. Greffer ou consolider les os pour lutter contre les pertes osseuses
En cas de perte osseuse importante, l’idée est de fabriquer des greffes osseuses. On prélève de la moelle osseuse pour cultiver ensuite les cellules différenciées en cellules osseuses que l’on fixe sur une matrice (le phosphate de calcium). Le tissu osseux est ensuite réimplanté chez le patient.
L'équipe du docteur Jérôme Guicheux, à Nantes, associent des cellules souches issues de la moelle osseuse et des biomatériaux résorbables dans l’os formé autour des cellules souches pour obtenir un «os hybride», cet os hybride pouvant lui-même être « chargé » en substances médicamenteuses pour éviter sa résorption.
Dans le cas d’ostéoporose, on utilise également l’ingénierie tissulaire associant thérapie cellulaire et biomatériaux de soutien, pour reconsolider les os in situ avant qu’ils ne se fracturent. L’idée est d’intervenir dès les premières douleurs, pour retarder l’apparition de l’arthrose.
Il s’agit non seulement d’apporter des cellules pour réparer, mais également d’assurer le soutien mécanique de ces cellules par une matrice, un « échafaudage » qui permettra au squelette de se reconstruire. La Fondation de l’Avenir soutient l’équipe du docteur Pierre Marie, à Paris, qui cherche à réparer les pertes osseuses, qu’elles soient dues a une tumeur, une infection ou un traumatisme.
http://www.institut-clinident.com/pdf/Dossier_Thematique_de_la_Fondation_de_l_Avenir.pdf
http://www.santelog.com/news/rhumatologie/greffe-osseuse-l-alternative-des-cellules-souches-pour-reparer-l-os_9702_lirelasuite.htm#lirelasuite
Mais on lui propose/prescriptions
- Antalgiques qui ne lui conviennent pas (non au tramadol)
- La vertébroplastie percutanée est une technique de radiologie interventionnelle consistant à injecter par voie percutanée du ciment acrylique dans une vertèbre pathologique, pour obtenir un effet antalgique et une consolidation de la vertèbre.
La vertébroplastie conjugue deux effets : stabilisation du corps vertébral et effet antalgique. La vertébroplastie est considérée comme un procédé de stabilisation des corps vertébraux.
L'injection de ciment dans la vertèbre possède un effet antalgique, en consolidant les microfractures et en diminuant donc les contraintes mécaniques, liées à la charge ; mais elle aurait également une efficacité par le biais d'une destruction des terminaisons nerveuses de l'os normal par effet cytotoxique ou de dégagement thermique du ciment lors de sa prise.
Traitement chirurgical : des chirurgiens orthopédistes proposent la vertébroplastie qui consiste à injecter du ciment de nature acrylique. Néanmoins, cette indication est discutée par certains. La vertébroplastie est une technique chirurgicale, utilisée en orthopédie pour supprimer les douleurs inhérentes aux tassements vertébraux. Mais ceci ne résout pas la déformation de la vertèbre elle-même ni la survenue de fractures des vertèbres adjacentes.
- Plus précisément, c'est la kyphoplastie qui est de plus en plus utilisée actuellement (18e congrès français de rhumatologie, Christian Roux) qui consiste à injecter un ballonnet que l'on gonfle à l'intérieur de la vertèbre. Ensuite, le ballonnet est retiré de la cavité qui est ainsi créée dans la vertèbre pathologique et on injecte un ciment réparateur à l'intérieur de celle-ci.
!!!!! TOUT CECI EST DONC A BANNIR !!!!!
|
Solution :
1. Stimuler les ostéoblastes chargées de produire de l'os « neuf » et ralentir (ou stopper) les ostéoclastes chargées de la dégradation osseuse
(= stimuler les ostéoblastes et/ou en ralentir l'activité des ostéoclastes)
2. Stimuler l’ostéocalcine (créé par les ostéoblastes qui se synthétise avec la vitamine D et la vitamine K. S’ils ne sont pas là, l’ostéocalcine a nulle part où s’accrocher & se disperse ailleurs) avec apport de Vitamine D & K (voir 3 et 4)
3. Vitamine D favorisant la fixation du calcium et du phosphore sur la matrice
4. Vitamine K qui, avec la vitamine D, crée l’ostéocalcine (2ème protéine de l’os après le collagène)
5. Traitement hormonale (pour les femmes : œstrogènes ou testostérones (et homme ?) et injection de biphosphonates pour les hommes)
6. Activité physique
7. Calcium et phosphore
8. Avoir une alimentation riche en protéines (poissons, viandes, blanc d'œufs et au moins 3 produits laitiers par jour, allégés en cas de troubles du Ldl-cholestérol) pour la matrice osseuse
|
LES MARQUEURS DU REMODELAGE OSSEUX
L'ostéoporose est caractérisée par une perte osseuse due à un déséquilibre entre l'ostéoformation et l'ostéorésorption. Ces anomalies du remodelage osseux peuvent être quantifiées par la mesure de marqueurs biologiques qui sont un reflet global à l'échelle du squelette. Il s'agit, soit de la mesure d'une activité enzymatique spécifique des ostéoblastes ou ostéoclastes, soit de la mesure de la matrice osseuse relarguée dans la circulation lors de la formation ou de la résorption osseuse.
Les marqueurs de formation sont essentiellement la phosphatase alcaline osseuse, l'ostéocalcine et les peptides d'extension du procollagène .
L'ostéocalcine est une des plus abondantes protéines non collagéniques de l'os (les autres protéines non collagéniques présentes dans la matrice extracellulaire de l'os sont lostéonectine, l'ostéopontine, les sialoproteines osseuses).
http://www.mediamed.org/focales/focalE3.php
L’ostéocalcine est, après le collagène, la 2ème protéine de l’os. C’est un marqueur de la formation osseuse. Elle est exclusivement synthétisée par les ostéoblastes sous l’action du calcitriol (métabolite actif de la vitamine D). Sa synthèse dépend également de la vitamine K.
http://exp.gen.free.fr/SOIREES/DOCS/biologie/pages/remod_os.htm
L’insuline augmente les ostéoblastes ?
http://www.snv.jussieu.fr/vie/dossiers/insuline_et_os/insuline_et_os.html#osteocalcine
https://fr.wikipedia.org/wiki/Ost%C3%A9ocalcine
Références :
http://www.cosmovisions.com/os.htm
http://www.e-sante.fr/allogreffe-cellules-souches-expliquee-en-video/video/967
http://www.allodocteurs.fr/actualite-sante-des-cellules-souches-graisseuses-pour-reparer-les-os_14100.html
https://www.youtube.com/watch?v=wM7d4J3cNNk
http://www.topsante.com/nutrition-et-recettes/la-sante-par-les-aliments/les-bons-aliments/pour-etre-en-bonne-sante-on-n-oublie-pas-les-sels-mineraux-244855
http://www.lalibre.be/actu/sciences-sante/de-l-os-reconstruit-a-partir-de-cellules-de-graisse-52ce27bc35701baedab44b37
http://www.allodocteurs.fr/actualite-sante-des-cellules-souches-graisseuses-pour-reparer-les-os_14100.html
http://www.aidonslesnotres.fr/les-symptomes-et-les-pathologies/article?urlTitle=combattre-l-osteoporose-pour-une-meilleure-qualite-de-vie-des-femmes
http://osteopathie.comprendrechoisir.com/qr/voir/152901/quelle-est-la-difference-entre-osteopathe-et-chiropracteur
http://www.santemagazine.fr/kine-osteopathe-chiropracteur-rhumatologue-a-qui-confier-son-dos-60977.html
(http://www.techniques-ingenieur.fr/actualite/biotech-chimie-thematique_6343/et- si-on-regenerait-vos-os-article_287064)
http://www.hippocratus.com/dossiers/conseils_fiche.php?title=Les%20traitements%20naturels%20de%20l%92ost%E9oporose&id=585&ModeConseil=3
http://www.eurostemcell.org/fr/factsheet/les-cellules-souches-m%C3%A9senchymateuses-les-%E2%80%9Cautres%E2%80%9D-cellules-souches-de-moelle-osseuse
http://www.medecine.parisdescartes.fr/?p=24696
http://www.avogel.ca/fr/sante/systeme-immunitaire/
Produits pubs à vérifier
- le calcaire de Versailles D 8 à raison d'une ampoule chaque matin
- bio-aragonite de chez Sofibio : une pulvérisation nasale matin et soir
- les sels calcaires nutritifs de Weleda à raison d'une dose en alternance matin et soir
- le silicium organique vendu par source claire à raison de 6 capuchons quotidiens
Prendre ces traitements pendant 6 semaines arrêter un mois et, au besoin, renouveler
http://osteoporose.comprendrechoisir.com/comprendre/traitement-naturel-osteoporose